Parálisis facial periférica idiopática o parálisis de Bell
Cada nervio facial controla los músculos de un lado de la cara y transporta impulsos nerviosos a las glándulas lacrimales, las glándulas salivares, y los músculos de un pequeño hueso en el oído medio llamado estribo. El nervio facial también transmite sensaciones del gusto provenientes de la lengua.
Cuando se produce la parálisis de Bell, se interrumpe la función del nervio facial, causando la interrupción de los mensajes que el cerebro le envía a los músculos faciales.
La parálisis facial periférica idiopática o primaria, es aquella que tiene comienzo agudo y no tiene causa conocida. Se asociaba con el enfriamiento brusco del rostro (parálisis a frigore), sin embargo, actualmente la etiología se atribuye a un proceso inflamatorio en el nervio debido a una infección viral (particularmente de la familia herpes virus).
Es unilateral en un 99% de los casos; y en caso de ser bilateral debe de hacerse una investigación más profunda de su etiología. Provoca parálisis de los músculos inervados por la rama temporofacial y cervicofacial del nervio facial, ocasionando la pérdida total o parcial de los movimientos voluntarios, reflejos y automáticos de dichos músculos.
Etimología
Recibe su nombre de Sir Charles Bell, un cirujano escocés del siglo XIX quien fue el primero en describir la afección.
Síntoma
Generalmente afecta a un solo lado de la cara, en casos raros puede afectar simultáneamente a los dos lados.
Debido a la complejidad del nervio facial, la interrupción de su función puede generar diversos problemas.
Los síntomas varían entre las personas y fluctúan en gravedad desde una debilidad leve a parálisis total, pueden incluir tics. Del lado afectado presenta aplanamiento de arrugas frontales, descenso de la ceja, imposibilidad de ocluir el párpado, con epífora o lagrimeo.
Cuando se le pide al paciente que cierre los ojos, el globo ocular del lado paralizado se dirige hacia arriba (signo de Bell). El surco nasogeniano se borra, con desviación de la comisura bucal hacia el lado opuesto.
Según el nivel de la lesión pueden afectarse las funciones secretorias, del músculo del estribo y del gusto. Con mayor frecuencia, estos síntomas, que generalmente comienzan súbitamente y llegan al máximo en 48 horas, llevan a una distorsión facial significativa.
Otros síntomas pueden comprender dolor o molestias alrededor de la mandíbula y detrás del oído, zumbido en uno o ambos oídos, dolor de cabeza, pérdida del gusto, hipersensibilidad al sonido del lado afectado, deterioro en el habla, mareos y dificultad para comer o beber.
Etiología
La parálisis de Bell se produce cuando el nervio que controla los músculos faciales está inflamado o comprimido, sin embargo, se desconoce qué es lo que causa el daño.
La mayoría de los científicos cree que una infección viral causa el trastorno. Se cree que el nervio facial se inflama como reacción a la infección, causando presión dentro del canal de Falopio y llevando a un infarto (muerte de las células nerviosas debido al suministro insuficiente de sangre y oxígeno).
En algunos casos leves sólo hay daño en la vaina de mielina del nervio. La vaina de mielina es el recubrimiento graso, el cual funciona como un aislante, de las fibras nerviosas del cerebro.
Hace más de dos décadas se reconoce una íntima relación entre parálisis facial periférica «idiopática» y enfermedades sistémicas metabólicas como el la diabetes mellitus, hipertensión arterial sistémica y dislipidemia tipo hipercolesterolemia, siendo la parálisis de Bell una manifestación temprana, aguda y grave del síndrome metabólico en la gran mayoría de los enfermos con primo diagnóstico.
Epidemiología
Se producen aproximadamente 20 casos anuales por cada 100.000 personas. Afecta a hombres y mujeres por igual y puede producirse a cualquier edad, pero es menos común antes de los 6 años de edad y después de los 60 años. Ataca en forma desproporcionada a mujeres embarazadas y a personas que padecen diabetes o enfermedades respiratorias superiores como la gripe.
Diagnóstico
El diagnóstico de parálisis de Bell se hace sobre la base de la presentación clínica, que incluye un aspecto facial deformado y la incapacidad de mover músculos en el lado afectado de la cara, y descartando otras causas posibles de parálisis facial. No existe un análisis específico de laboratorio para confirmar el diagnóstico de este trastorno.
Generalmente, un médico examinará al individuo en búsqueda de debilidad facial superior e inferior. En la mayoría de los casos esta debilidad está limitada a un lado de la cara u ocasionalmente a la frente, el párpado o la boca.
Una prueba llamada electromiografía (EMG) puede confirmar la presencia de daño nervioso y determinar la gravedad y el alcance de la participación nerviosa. Una radiografía del cráneo puede ayudar a descartar una infección o un tumor. Las imágenes por resonancia magnética (IRM) o la tomografía computarizada (TC) pueden eliminar otras causas de presión del nervio facial.
Tratamiento
No existe una cura o curso estándar de tratamiento para la parálisis de Bell. El factor más importante en el tratamiento es eliminar la fuente del daño nervioso. Así también es importante iniciar el tratamiento en las primeras 72 h cuando este indicado, y este se divide en dos aspectos importantes el tratamiento médico y la rehabilitación.
La parálisis de Bell afecta a cada individuo en forma diferente. Algunos casos son leves y no necesitan tratamiento ya que generalmente los síntomas remiten por sí solos en 2 semanas. Para otros, el tratamiento puede incluir medicamentos y otras opciones terapéuticas.
Estudios recientes han demostrado que los esteroides son un tratamiento eficaz para la parálisis de Bell y que un medicamento antiviral como aciclovir está indicado en el síndrome de Ramsay Hunt, combinado con un antiinflamatorio tal como el esteroide prednisona (que reduce la inflamación e hinchazón, pueden ser eficaces para mejorar la función facial al limitar o reducir el daño al nervio. Analgésicos como la aspirina, paracetamol, o ibuprofeno pueden aliviar el dolor.
Otro factor importante en el tratamiento es la protección ocular. La parálisis de Bell puede interrumpir la capacidad natural de parpadeo del párpado, dejando al ojo expuesto a la irritación y la sequedad. Por ello, es importante mantener el ojo húmedo y protegerlo de lesiones, especialmente de noche. Las gotas oculares lubricantes, tales como lágrimas artificiales, ungüentos o geles oculares y los parches oculares también son eficaces.
La fisioterapia para estimular al nervio facial y ayudar a mantener el tono muscular puede ser beneficiosa para algunas personas. El masaje y los ejercicios faciales pueden ayudar a evitar las contracturas permanentes (contracción o acortamiento de músculos) de los músculos paralizados antes de que se produzca la recuperación. El calor húmedo aplicado al lado afectado de la cara puede ayudar a disminuir el dolor.
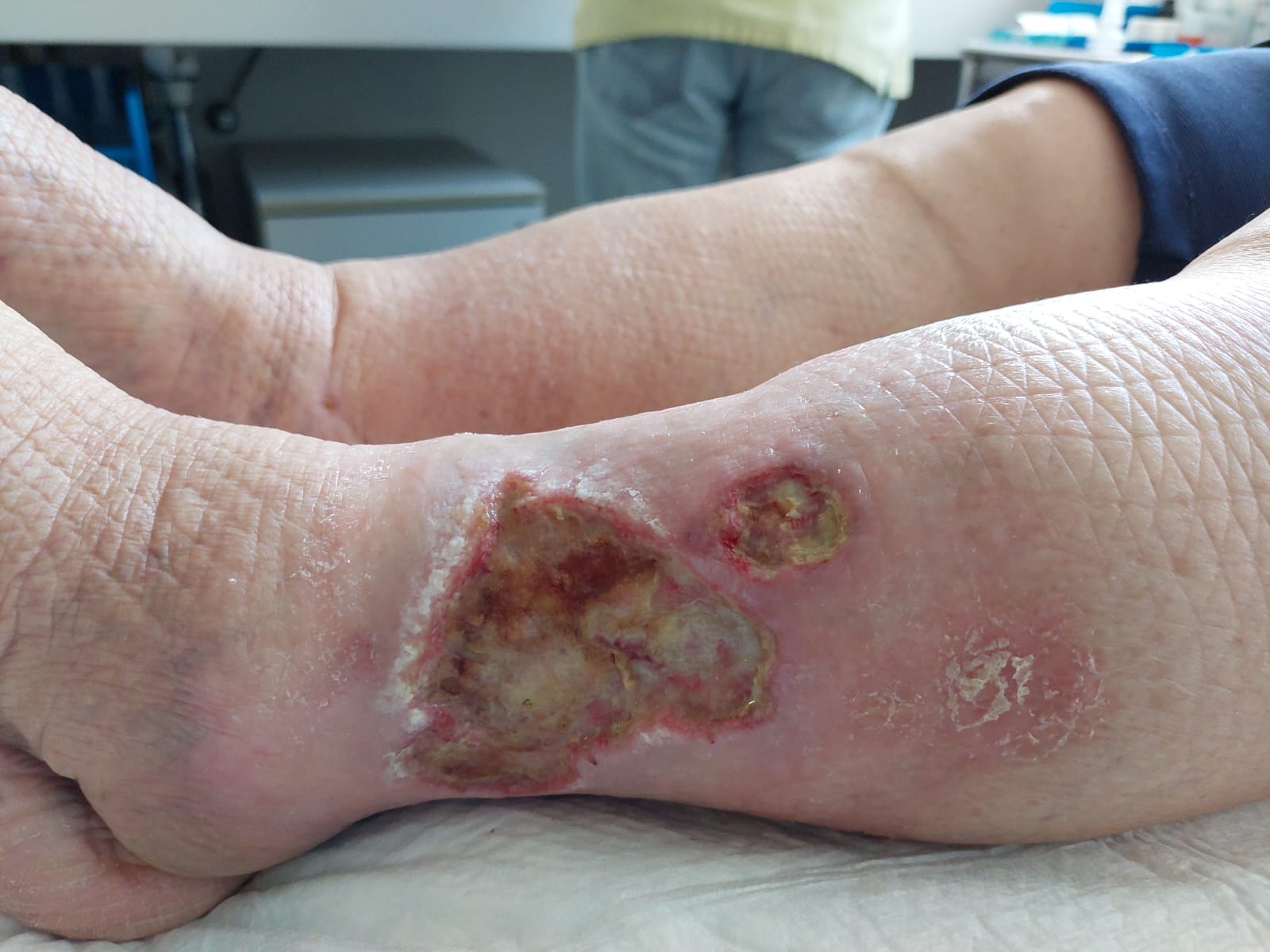
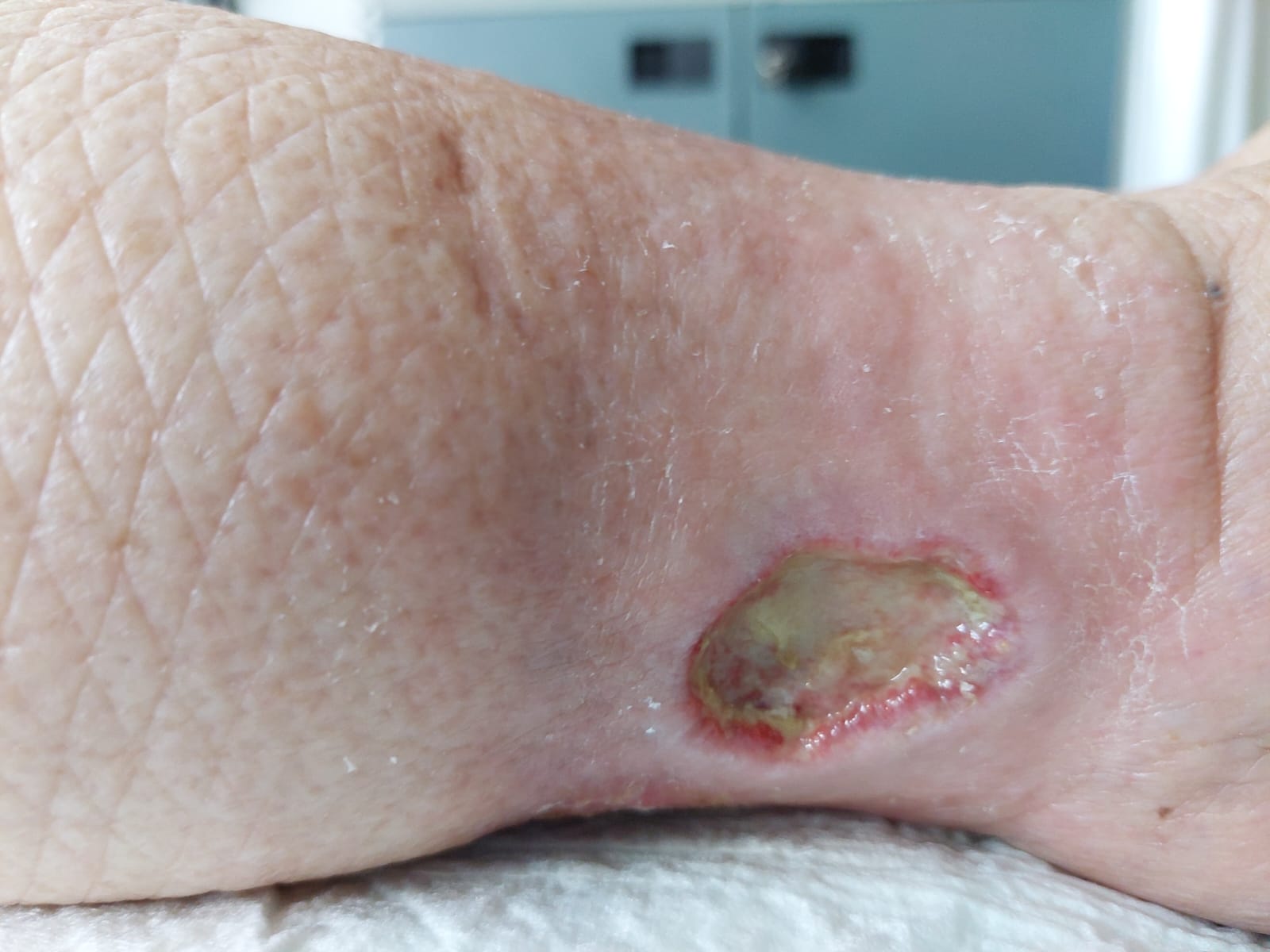
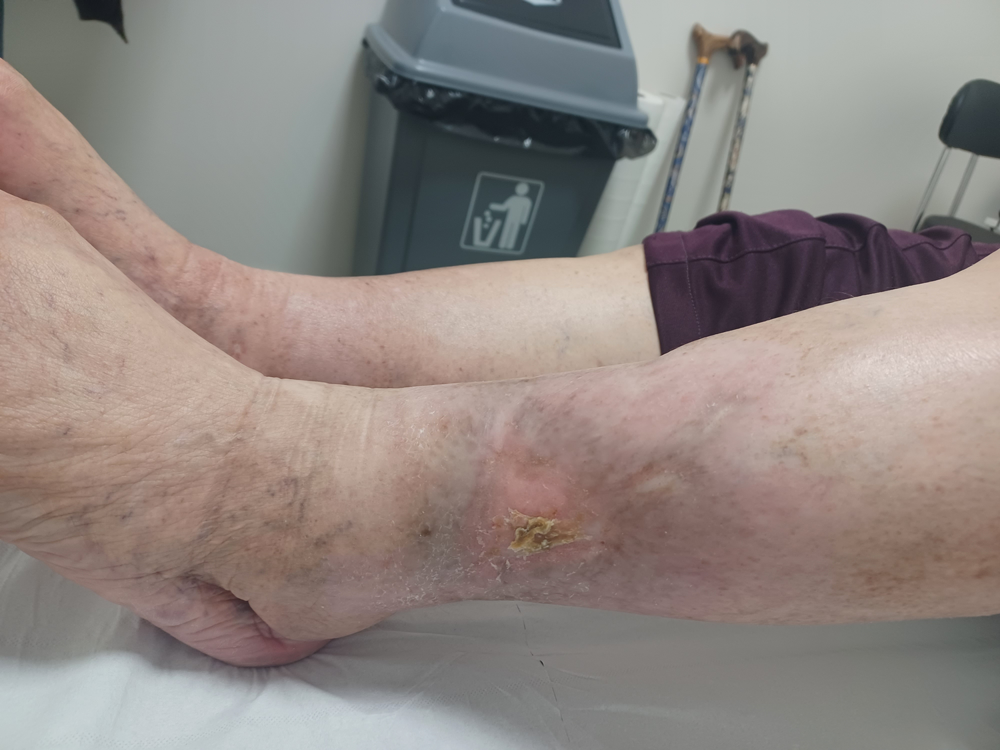
Otra terapia que se usa dando excelentísimos resultados son las ondas de choque focales de Isomedic. El tratamiento mínimo es de 8 semanas.
En general, la cirugía de descompresión para la parálisis de Bell, para aliviar la presión sobre el nervio, es controvertida y se recomienda poco. En ocasiones infrecuentes, puede ser necesaria la cirugía plástica reconstructiva para reducir deformidades y corregir algunos daños tales como un párpado que no cierre completamente o una sonrisa torcida.
Pronóstico
El pronóstico para los individuos con parálisis de Bell es generalmente muy bueno. La extensión del daño nervioso determina el alcance de la recuperación. La mejoría es gradual y los tiempos de recuperación varían.
Con o sin tratamiento, la mayoría de los individuos comienza a mejorar dentro de las 2 semanas del inicio de los síntomas y la mayoría se recupera completamente, regresando a su función normal dentro de los 3 a 6 meses. Para algunos, sin embargo, los síntomas pueden durar más tiempo.
En algunos casos, los síntomas podrían no desaparecer nunca completamente. Con menos frecuencia, el trastorno puede regresar, del mismo lado o del lado opuesto de la cara. En otros casos, se presenta una variante de espasmo hemifacial ipsilateral como secuela.
Parálisis facial secundaria
Se diferencia de la forma idiopática o primaria en que se conoce la causa que la ha provocado. Algunas de las más frecuentes son infecciones por el virus del herpes zóster pura, síndrome de Ramsay-Hunt, meningitis, síndrome de Guillain-Barré, sarcoidosis, enfermedad de Lyme, toxoplasmosis; asociada a tumores localizados en el ángulo pontocerebeloso intracraneal, neurinoma del acústico, quiste epidermoide, meningioma del cavum de Meckel, metástasis, y a fracturas del hueso temporal.
También se da por el estrés, ya que se afecta el sistema nervioso central.
Parálisis facial central
La parálisis facial central, está provocada por lesiones supranucleares de diversas etiologías. Se traducen por una parálisis de la musculatura facial inferior, contralateral, con conservación del territorio facial superior; el reflejo corneano se encuentra normal y no hay alteraciones del gusto. Obedece fundamentalmente a lesiones de etiología vascular de la vía piramidal desde la corteza hasta el núcleo de origen, también se reconocen en patologías infecciosas, tumorales o degenerativas.
En estos casos se compromete sólo la musculatura peribucal ya que la musculatura de la frente y del orbicular de los párpados recibe inervación de ambos lóbulos frontales. De este modo, el paciente puede levantar las cejas, cerrar los ojos, pero la comisura bucal se desvía hacia el lado sano.
La parálisis facial central afecta principalmente al núcleo motor inferior del facial, ya que el superior recibe fibras de inervación motora de ambos lados de la corteza cerebral. No se afectan los músculos frontal, superciliar y orbicular de los párpados. A la parálisis del facial se une (en el mismo lado del facial paralizado) una hemiplejía o monoplejía, ya que la lesión afecta a todas las fibras del Haz piramidal antes de cruzarse. Esta parálisis se produce por tumores, accidentes vasculares encefálicos, hemorragias, trombosis, entre otras causas.
Precio por sesión desde 35€ a 95€, (desde 8 sesiones tratamiento recomendado) con ondas de choque focales y radiales desde 12 sesiones. Después número de impulsos y sesiones dependientes de respuesta del paciente.